г. Москва, ул. Рогожский пос.
дом 29, стр. 8
Схема проезда
+7 (965) 337 40 66 (с 9.00 до 21.00 пн-вс)+7 (495) 755 70 12 (с 12.00 до 20.00 пн-пт)
Экстракорпоральное оплодотворение (ЭКО)
В клиниках Германии уже давно и активно применяется метод ЭКО для борьбы с бесплодием. Этот метод сегодня считается  наиболее эффективным. В Российских клиниках данный метод также применяется, однако, положительный результат наступает крайне редко, а, кроме того, процесс этот часто затягивается на несколько лет.
наиболее эффективным. В Российских клиниках данный метод также применяется, однако, положительный результат наступает крайне редко, а, кроме того, процесс этот часто затягивается на несколько лет.
В Германии все по-другому. Применяемые немецкими врачами способы и методы являются высоко инновационными, поэтому и результаты совершенно отличны от российских.
Наши пациентки рассказывали нам, что потратили несколько лет и огромные денежные средства, на то, чтобы забеременеть в результате искусственного оплодотворения в России, но никаких результатов так и не получили. При этом, чтобы оправдать свою врачебную безграмотность в области ЭКО, российские врачи часто ставили своим пациенткам несуществующие диагнозы, убеждая их в том, что никто им уже помочь не в силах и нужно смириться с невозможностью иметь детей. В результате – тяжелая психологическая травма для женщин, часто крушение семьи.
Представьте, каково было моральное потрясение таких женщин, когда, оказавшись в Германии и пройдя там соответствующее медицинское обследование, они получают заключение врачей о том, что их беременность возможна, а после проведения соответствующего лечения и процедур – она благополучно наступает. И это - не чудо, а лишь честная и высококвалифицированная работа немецких медиков.
В клиниках Германии используют различные методы искусственного оплодотворения:
1. In-Vitro-оплодотворение (ЭКО)
Осуществление этой методики начинается с получения зрелой яйцеклетки у женщины и спермы у мужчины. Яйцеклетка женщины оплодотворяется сперматозоидами в специально созданных лабораторных условиях вне организма женщины. Поле этого оплодотворенная яйцеклетка помещается в матку женщины, где она и развивается;
2. GIFT (Gamete Intra Fallopian Transfer)
При использовании этого метода яйцеклетки и спермии переносятся в маточные трубы для оплодотворения. Яйцеклетки получают после гормональной стимуляции эндоскопическим методом, а затем - вместе с подготовленными спермиями - при помощи катетера переносятся в маточную трубу. Этот метод может применяться при всех формах бесплодия с нормальными маточными трубами.
3.TESE (Testikulare Spermien Extraktion)
Данный метод применяется при азооспермии (полном отсутствии спермиев в эякуляте). В этом случае возможно получение таковых непосредственно из яичек. При местном или общем наркозе из небольших надрезов на кожице мошонки получают маленькие кусочки семенной ткани, которая подвергается в дальнейшем гистологическому обследованию и непосредственно для ICSI методу оплодотворения.
4.ICSI-оплодотворение (ИКСИ)
При использовании данного метода проводят интрацитолазматическую инъекцию спермы: инъекция отдельного сперматозоида в яйцеклетку, которая впоследствии переносится в матку женщины. Такой способ оплодотворения дает возможность отцовства мужчинам с низкой концентрацией сперматозоидов в семенной жидкости;
5. Метод Замораживания ( kryokonservierung )
Суть метода заключается в заморозке после оплодотворения. Преимущества этого метода в том, что эти яйцеклетки применяются в дальнейших циклах без гормональной стимуляции и оперативного получения яйцеклеток. Благодаря этому увеличиваются шансы на оплодотворение.
Если Вы приняли решение довериться в такой деликатной проблеме, как искусственное оплодотворение и последующее ведение Вашей беременности немецким эмбриологам и акушерам-гинекологам, Вам необходимо обратить внимание на следующие моменты.
В программу и стоимость лечения входят:
- план стимуляции,
- проведение гормональных и общих анализов крови,
- ультразвуковые исследования,
- спермограмма,
- пункция,
- работа эмбриолога,
- подсадка эмбрионов,
- план поддержки беременности.
- пункция яичников под общим легким наркозом;
- оплодотворение яйцеклеток в пробирке;
- подсадка эмибронов в матку;
- назначение поддерживающего беременность лечения.
ИКСИ (внедрение сперматозоида непосредственно в яйцеклетку) увеличивает стоимость одного цикла лечения и проводится только в случае необходимости.
МЕДИКАМЕНТЫ для гормональной стимуляции и поддержки беременности покупаются в аптеке и не входят в стоимость лечения. Количество препаратов, а значит, их стоимость, очень различны и зависят от возраста пациентки и от степени возможных гормональных нарушений. Приблизительная стоимость препаратов для цикла ЭКО – около 700 евро до подсадки эмбрионов и около 400 евро после подсадки (поддержка беременности).
СТОИМОСТЬ одного цикла ЭКО (IFV) составляет примерно 3 000 евро (включая наркоз), ИКСИ – около 5 000 евро.
Порядок проведения ЭКО:
1. Вы звоните нам, и мы обсуждаем ваши проблемы и желания. Вы присылаете нам свои анализы (если есть) и отвечаете на ряд вопросов.
2. Специалисты «Evroclinic» берут на себя организацию процесса пребывания в Клинике:
Действия Вашего сопровождающего лица:
- встречает вас в клинике,
- заводит официальную карточку;
- переводит первичные беседы с врачами и сестрами;
- связывается с врачом по поводу результатов анализов;
- встречает перед пункцией, обеспечивает отдельной палатой;
- заполняет анкету на анестезию;
- инструктирует супруга о его действиях;
- провожает супругу до дверей операционной,
- переводит беседу с врачом-анестезиологом, как правило, не идет в операционную, но при вашем желании выясняет у врача результаты пункции и спермограммы;
- встречает супругу после пункции,
- организует доставку еды (по желанию),
- решает все вопросы, которые могут возникнуть;
- на следующий день узнает в лаборатории результаты оплодотворения яйцеклеток;
- встречает пару перед подсадкой эмбриона, обеспечивает палатой, присутствует на подсадке, объясняет происходящее и переводит заключение врача;
- переводит на русский язык план поддержки беременности;
- помогает правильно рассчитать количество медикаментов на две недели – до теста на беременность;
- на всех этапах помогает купить лекарства без лишних трат.
Все это время вы можете рассчитывать и на профессиональную психологическую поддержку Вашего сопровождающего лица. В Германии вам необходимо будет пробыть примерно 10-14 дней.
ЭКО
 ЭКО (экстракорпоральное оплодотворение = оплодотворение в пробирке) применяется обычно в том случае, если у женщины закрыты проходы обоих яйцеводов. Однако, к решению прибегнуть к помощи ЭКО могут также привести пониженная оплодотворяющая способность спермы мужчины, возраст женщины, выраженное страдание пары и неудачное лечение.
ЭКО (экстракорпоральное оплодотворение = оплодотворение в пробирке) применяется обычно в том случае, если у женщины закрыты проходы обоих яйцеводов. Однако, к решению прибегнуть к помощи ЭКО могут также привести пониженная оплодотворяющая способность спермы мужчины, возраст женщины, выраженное страдание пары и неудачное лечение.
При ЭКО одну или несколько яйцеклеток приводят в контакт со сперматозоидами за пределами тела, чтобы после успешного оплодотворения и последующего развития эмбриона перенести его в полость матки и таким образом достичь наступления беременности.
При этом могут быть использованы различные комбинации медикаментов, называемые протоколами. Какой из них следует применить, зависит от различных факторов.
Имеются различные способы проведения ЭКО:
- так называемое обычное ЭКО
- так называемое ЭКО с минимальной стимуляцией
- ЭКО в естественном цикле (ЭКО в ЕЦ)
- ЭКО с использованием спермы донора
Если при наличии показаний, основанных на обследовании женщины, оплодотворяющая способность спермы тоже сильно ограничена, возможно проведение оплодотворения одной отдельной яйцеклетки, соответственно, одним сперматозоидом, - ИКСИ
Если сперматозоиды отсутствуют, эту процедуру можно также провести со спермой донора (ИОСД).
Мини-ЭКО
Многие женщины, которым нужно пройти ЭКО, боятся необходимости ежедневных уколов, а также высокой стоимости медикаментов, дальнейшими поводами для опасений являются: риск многоплодной беременности, связанные с ней преждевременные роды и так называемый синдром чрезмерной стимуляции (СГСЯ)
Метод ЭКО с минимальной стимуляцией (мини-ЭКО), разработанный профессором Като в Японии и усовершенствованный другими новаторами ЭКО, такими как доктор Джон Жанг в нью-йоркском центре репродуктивной медицины “New Hope Fertility Center”, является абсолютно новым подходом в данной сфере.
- С помощью мини-ЭКО на 99% предотвращается наступление синдрома чрезмерной стимуляции, и не делаются инъекции, либо делается очень малое их количество (3-4).
- Если при традиционном ЭКО стоимость медикаментов составляет 1200-2000 евро, то при мини-ЭКО следует рассчитывать максимум на 380-400евро.
Кроме того, такая стимуляция проводится очень просто. В отличие от традиционного ЭКО, при котором обычно получают 15-20 яйцеклеток, из которых (в зависимости от возраста) только 4-5 имеют действительно высокое качество, при мини-ЭКО ожидается созревание только 4-8 яйцеклеток.
Примечательно, что при этом созревает 3-5 яйцеклеток высокого качества. В сущности, несмотря на снижение числа яйцеклеток, доля яйцеклеток наилучшего качества не снижается.
Также при этом не требуется укол “искусственный климакс” или „down regulation”. При мини-ЭКО редко случается преждевременная овуляция.
Такие побочные эффекты, как небольшая головная боль и/или усталость в большинстве случаев наблюдаются только в течение нескольких дней.
Сегодня известно, что крайне высокая доза стимуляции при традиционном ЭКО приводит к снижению процента имплантаций после переноса эмбриона. Можно было бы считать, что эта проблема решается проведением небольшой стимуляции. Однако, к сожалению, используемые при мини-ЭКО таблетки у некоторых женщин приводят к неполноценному развитию эндометрия. Это значит, что, с одной стороны, при помощи малого количества медикаментов достигается столь же высокое число хороших яйцеклеток, но в то же время возможно снижение частоты наступления беременности из-за недостаточных функциональных свойств эндометрия. Решение проблемы заключается в криоконсервации яйцеклеток или оплодотворенных яйцеклеток. Поскольку криоконсервация осуществляется с помощью витрификации, можно исходить из “процента выживания” клеток 95-98%.
В данных случаях мы, по меньшей мере, рекомендуем Крио-перенос в естественном цикле, в следующем цикле или через один цикл.
Кроме того, мы рекомендуем так называемый “SET” (перенос одного эмбриона) на стадии бластоцисты (бластоциста для достижения такого процента наступления беременности, который ожидается при цикле с традиционным ЭКО и переносе двух эмбрионов, при этом отсутствует 20%-ный риск беременности двойней.
Каким женщинам подходит проведение мини-ЭКО/ИКСИ?
- Женщинам, не желающим проведения традиционного ЭКО со свойственной ему стимуляцией в высокой дозе
- Женщинам, которых пугают расходы на традиционное ЭКО
- Женщинам, желающим использовать преимущество получения одновременно нескольких яйцеклеток для консервации яйцеклеток или использовать для этого (предварительно) оплодотворенные яйцеклетки (также согласно так называемому методу “социальное криоконсервирование“)
- Женщинам, которым предстоит лечение рака, и которые хотят перед этим заморозить яйцеклетки (БЕЗ ПАРТНЕРА) или (предварительно) оплодотворенные яйцеклетки (С партнером)
- Женщинам, имевшим отрицательный опыт, связанный с применением гормональной стимуляции
- Женщинам с повышенным риском возникновения синдрома чрезмерной стимуляции (СГСЯ)
- пациенткам со слабым ответом на лечение, т.е. женщинам, плохо реагирующим на гормональную стимуляцию, имеющим низкий резерв яйцеклеток (женщины с преждеврменным климаксом или около 45 лет)
- Пожилым женщинам, которые, даже несмотря на гормональную стимуляцию, часто производят только 1-3 яйцеклетки
- “Женщинам с неудавшейся имплантацией”, т.е. тем, у кого при традиционном ЭКО всегда имелись хорошие эмбрионы, но имплантация не удавалась
ЭКО в естественном цикле
(Natural Cycle IVF, ЭКО в естественном цикле)
Самые первые эпизоды применения ЭКО, а также тот, в результате которого появился первый младенец в мире, Луиза Браун, представляли собой ЭКО в естественном цикле. С тем недостатком, что при данной процедуре в распоряжении всегда имелась лишь одна яйцеклетка, стали бороться введением гормональной стимуляции. Проблема относительно часто встречающейся преждевременной овуляции была решена с помощью применения аналогов гонадолиберина (GnRh), позднее также с помощью антагонистов.
Однако только спустя несколько десятилетий снова стали размышлять о том, не имеет ли ЭКО (и, конечно, ИКСИ) в естественном цикле преимущества по сравнению с применяемым сегодня обычным ЭКО.
ЭКО в естественном цикле (Natural Cycle IVF) представляет собой чрезвычайно щадящий метод, при котором почти не используются медикаменты.
При проведении ЭКО в нестимулируемом цикле отсутствует риск синдрома чрезмерной стимуляции (СГСЯ), крайне редко случается многоплодная беременность, данный вид ЭКО гораздо менее обременителен эмоционально и физически и стоит значительно дешевле.
Однако, также нельзя и скрывать, что он менее эффективен и не такой многообещающий. Процент наступления беременности на цикл ниже, чем при традиционном ЭКО. Это обусловлено отчасти тем, что из-за преждевременной овуляции у 10-15% не удается получить яйцеклетки. Следующей причиной является то, что оплодотворена может быть только одна яйцеклетка. Но поскольку при проведении ЭКО (в естественном цикле или обычным способом) в среднем только 80% яйцеклеток могут быть оплодотворены, процент успешности при этом, разумеется, снижается.
В последние годы растет количество научных работ, указывающих на то, что способность эндометрия позволить имплантацию эмбриона ниже у женщин при обычном ЭКО, чем при ЭКО в нормальных условиях. Это обстоятельство объясняется чрезвычайно высоким уровнем эстрогена, обусловленным стимуляцией.
Тем не менее огромным преимуществом является практически полное отсутствие риска. Лишь небольшая и несложная процедура забора яйцеклетки представляет некоторый риск (по крайней мере теоретически). В целом весь цикл выглядит значительно менее обременяющим.
Не требуются антагонисты или агонисты гонадолиберина. Проблема преждевременной овуляции легко решается приемом определенных медикаментов (таблетки или свечи). Лишь необходимость в немного более частом ультразвуковом и гормональном обследованиях представляет собой затраты для пациентки и практики.
Забор яйцеклеток может проводиться без применения наркоза (по желанию под местным наркозом). Поэтому женщина может в тот же день идти на работу. Поскольку такое кистозное увеличение яичников, которое наблюдается при гормональной стимуляции, отсутствует, эту процедуру можно без проблем проводить в течение нескольких следующих друг за другом циклов. Также не следует забывать, что такие циклы значительно дешевле, чем стимулированные, однако частота возникновения беременности после переноса эмбриона (именно ОДНОГО эмбриона) с вероятностью 20% на каждый перенос эмбриона, конечно же ниже, чем при “обычном ЭКО“, при котором переносят 2 – 3 эмбриона. Но Вы почувствуете, что в психологическом и физическом плане такой цикл будет для Вас минимально обременителен.
Каким женщинам подходит проведение ЭКО/ИКСИ в естественном цикле?
- Женщинам, стремящимся избежать гормонального воздействия
- Женщинам, имевшим отрицательный опыт, связанный с применением гормональной стимуляции
- Женщинам с повышенным риском возникновения синдрома чрезмерной стимуляции (СГСЯ)
- пациенткам со слабым ответом на лечение, т.е. женщинам, плохо реагирующим на гормональную стимуляцию
- Пожилым женщинам, которые, даже несмотря на гормональную стимуляцию, часто производят только 1-3 яйцеклетки
- “Женщинам с неудавшейся имплантацией”, т.е. тем, у кого при традиционном ЭКО всегда имелись хорошие эмбрионы, но имплантация не удавалась
Гетерологическое ЭКО
Если помимо значительного нарушения репродуктивной способности у мужчины, у женщины наблюдается непроходимость маточных труб, или если неоднократные циклы введения сперматозоидов оказались неуспешными, то, разумеется, можно провести ЭКО/ИКСИ, в таком случае его называют гетерологическое ЭКО. Ход процесса не отличается от ЭКО/ИКСИ, представленных ранее.
Условия проведения осеменения
Благодаря тесному сотрудничеству с “Берлинским Банком спермы ГмбХ” можно подобрать оптимального донора для пары. Благодаря имеющемуся списку различных признаков каждого донора можно по желанию выбрать себе такого, который бы по физическим признакам (цвет глаз, волос, вес тела, рост, группа крови, телосложение, форма головы, линия роста волос и мн.др.) внешне был как можно более похож на мужа. Тем самым можно достичь того, чтобы появившийся в результате данной терапии ребенок внешне был похож на обоих так называемых социальных родителей. При наличии договора на проведение ЭКО с нотариально заверенными подписями можно приступать к проведению соответствующих процедур.
ЭКО + ИКСИ
ИКСИ – Интрацитоплазматическая инъекция сперматозоида (оплодотворение в пробирке с микроинъекцией сперматозоидов)
Традиционное ЭКО и ИКСИ
Основная терапия при ИКСИ такая же, как при ЭКО. Единственное отличие от ЭКО заключается в том, что вместо того, чтобы вносить 100 000 сперматозоидов в пробирку с каждой яйцеклеткой, внутрь яйцеклетки вводится один единственный сперматозоид.
- Медикаментозная подготовка. При традиционном ЭКО посредством медикаментозной подготовки создаются оптимальные гормональные условия и получается относительно большое число яйцеклеток. Для этого обычно ежедневно делают подкожную инъекцию ФСГ (Гонадал Ф или Пурегон) в количестве 150 – 225 МЕ (международных единиц) или одну инъекцию смеси ФСГ/ЛГ (Меногон). Во избежание преждевременной овуляции дополнительно требуются различные медикаменты (спрей Синарел; Золадекс, Энантон, Декапептил). Когда созрело достаточное количество фолликулов, делается так называемая “Овуляционная инъекция” (Бревактид, Прегнезин, Овитрель) для того, чтобы завершить фазу созревания яйцеклетки. В настоящее время с помощью пункции фолликулов производится забор в большинстве случаев нескольких яйцеклеток.
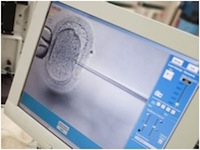
- Забор яйцеклеток. Пункцию фолликулов с доступом через влагалище под ультразвуковым контролем производят обычно под непродолжительным наркозом спустя 32-36 часов после инъекции ХГЧ. При этом игла для пункции с ультразвуковой головкой проводится через стенку влагалища к яичнику. Там один за другим фолликулы пунктируют. Жидкость отсасывают и передают непосредственно биологу, чтобы сразу выяснить, есть ли в ней яйцеклетка.
- Оплодотворение. При помощи сложного микроскопа в лаборатории в каждую яйцеклетку вводят по одному сперматозоиду. Затем чашки на ночь “инкубируют” (культивируют) в инкубаторе. При помощи сложной аппаратуры яйцеклетку сначала фиксируют на стеклянной пипетке... Затем с помощью стеклянного капилляра сперматозоид вводят прямо в яйцеклетку. После того как через 19-21 час будет установлено, сколько яйцеклеток достигло так называемой предъядерной стадии (стадии пронуклеуса, ПН), нужно выбрать (по крайней мере в Германии), какие клетки в стадии ПН (максимум три) завершат процесс оплодотворения. Пронуклеусы содержат соответственно хромосомы яйцеклетки и сперматозоида. На 2-й или 3-й день после внесения сперматозоидов, если развился один или несколько эмбрионов, его или их переносят в полость матки. Также возможен и целесообразен перенос на 5-й день, после того как образовалась одна или несколько бластоцист.
- Перенос эмбрионов. На 2-й, 3-й или 5-й день после внесения сперматозоидов производится перенос эмбрионов. При этом абсолютно безболезненно в полость матки вставляется катетер, при необходимости – под ультразвуковым контролем. Затем туда осторожно помещают эмбрион(ы). Для подготовки к данному переносу женщина может принимать медикаменты, расслабляющие мускулатуру матки. С помощью введения прогестерона (гормон желтого тела: Кринон-гель, Утрогест), в течение следующих 14 дней должно быть получено оптимальное для имплантации эмбриона состояние слизистой оболочки. В период после переноса эмбриона необходимо не волноваться и поменьше двигаться, а также исключить нагрузку на органы кровообращения, например, при занятии спортом и сильном повышении температур, как при посещении сауны и принятии горячих ванн. Каких-либо других особых рекомендаций больше нет. Секс оказывает скорее положительное влияние. Спустя 12-14 дней после оплодотворения с помощью теста мочи на беременность или анализа крови определяется, беременна ли женщина.
Метод TESE (Тестикулярная экстракция сперматозоида)
 В случаях, когда в эякуляте (семенной жидкости) сперматозоидов совсем не обнаружено, для многих пациентов существует возможность получить сперматозоиды прямо из ткани яичка. Этот метод называется TESE (экстракция сперматозоида из яичка). В ходе небольшой операции производится забор ткани яичка, и она используется для проведения ИКСИ у партнерши либо в тот же день, либо после предварительного замораживания (криоконсервации). При заморозке ткани яичка, которая еще во время операции исследуется на наличие сперматозоидов, последующая терапия для женщины в плане организации и затраченного времени выглядит так же просто, как при обычном ЭКО.
В случаях, когда в эякуляте (семенной жидкости) сперматозоидов совсем не обнаружено, для многих пациентов существует возможность получить сперматозоиды прямо из ткани яичка. Этот метод называется TESE (экстракция сперматозоида из яичка). В ходе небольшой операции производится забор ткани яичка, и она используется для проведения ИКСИ у партнерши либо в тот же день, либо после предварительного замораживания (криоконсервации). При заморозке ткани яичка, которая еще во время операции исследуется на наличие сперматозоидов, последующая терапия для женщины в плане организации и затраченного времени выглядит так же просто, как при обычном ЭКО.
Также и на данном этапе может быть проведено Мини-ЭКО и обычное ЭКО (в зависимости от обстоятельств, конечно, с ИКСИ) в качестве “основной терапии”. Однако, в данном случае проведение ЭКО в ЕЦ скорее не рекомендовано, поскольку “основное вещество” (ткань яичка) доступно в ограниченном количестве.
Криоконсервация (хранение в замороженном состоянии)
Уже в течение многих лет существует техническая возможность замораживать клетки различных видов, чтобы затем размораживать их спустя месяцы и годы без нанесения им значительных повреждений.
Проблема консервации в замороженном состоянии заключается в разрушении клеточных органелл, необходимых для дальнейшего развития. В основном это происходит из-за образования льда во время заморозки, потому что клетки по большей части состоят из воды. Следующий вид разрушения обусловлен потоком жидкости, вызванным осмотическим градиентом внутри клетки. Применение веществ, препятствующих замерзанию (антифризов) сокращает опасность повреждений, которая, тем не менее, все равно сохраняется.
Существуют два метода криоконсервации:
- так называемое slow-cooling, медленное охлаждение, называемом также slow-freezing
- rapid freezing, витрификация
 При использовании метода “slow-freezing”, до сих пор чаще всего применяемого во всем мире, клетки под управлением компьютера постепенно охлаждаются до температуры в 196°C с применением антифризов, препятствующих образованию кристаллов льда в клетках, вследствие чего, благодаря остановке биологических процессов в клетке, возможно долговременное хранение. Добавленные криопротекторы (антифризы) максимально препятствуют осмотическим повреждениям клетки, однако, несмотря на малую концентрацию, они оказывают некоторый цитотоксический эффект (ядовиты для клеток). Кроме того они, в конечном счете, ненадежно препятствуют образованию льда, которое может повредить клеточные органеллы.
При использовании метода “slow-freezing”, до сих пор чаще всего применяемого во всем мире, клетки под управлением компьютера постепенно охлаждаются до температуры в 196°C с применением антифризов, препятствующих образованию кристаллов льда в клетках, вследствие чего, благодаря остановке биологических процессов в клетке, возможно долговременное хранение. Добавленные криопротекторы (антифризы) максимально препятствуют осмотическим повреждениям клетки, однако, несмотря на малую концентрацию, они оказывают некоторый цитотоксический эффект (ядовиты для клеток). Кроме того они, в конечном счете, ненадежно препятствуют образованию льда, которое может повредить клеточные органеллы.
Данный метод, конечно, относительно прост с технической точки зрения и может производиться одновременно на нескольких клетках, но он имеет 30%-й риск возможных потерь. Это значит, что 1/3 клеток после размораживания не сможет завершить процесс оплодотворения и стать эмбрионами.
Даже перенос морфологически качественных эмбрионов не приводит к такой же высокой частоте наступления беременности, как при “свежем” цикле. Частота наступления беременности может быть на 30% ниже, чем при “свежем” цикле.
Метод slow freezing имеет смысл практически только для оплодотворенных яйцеклеток, на стадии так называемого пронуклеуса, поскольку они, по сравнению с неоплодотворенными яйцеклетками и эмбрионами, значительно менее чувствительны.
 При проведении обычного ЭКО (при необходимости, включая ИКСИ) часто производится и отсасывается больше яйцеклеток, чем необходимо для достижения беременности в “свежем” цикле. Незадолго до завершения оплодотворения в результате слияния наследственного материала яйцеклетки и сперматозоида клетки находятся на так называемой PN-стадии (Pro Nucleus = пронуклеус). Только на этой стадии клетки можно заморозить с малым риском потерь.
При проведении обычного ЭКО (при необходимости, включая ИКСИ) часто производится и отсасывается больше яйцеклеток, чем необходимо для достижения беременности в “свежем” цикле. Незадолго до завершения оплодотворения в результате слияния наследственного материала яйцеклетки и сперматозоида клетки находятся на так называемой PN-стадии (Pro Nucleus = пронуклеус). Только на этой стадии клетки можно заморозить с малым риском потерь.
Позднее они могут быть разморожены / культивированы в эмбрионы и перенесены в матку без повторного проведения перед этим гормональной терапии и операции по забору яйцеклеток.
Если перенос эмбрионов в “свежем” цикле был успешным, то эти клетки можно использовать, например, спустя два года, при проведении процедуры по зачатию следующего ребенка. Хранение без дополнительных потерь качества может осуществляться в течение нескольких лет.
С помощью метода slow freezing, который в Германии наиболее часто используют для замораживания, практически невозможно без повреждения заморозить неоплодотворенные яйцеклетки (напр., в качестве репродуктивного резерва перед лечением рака, или для поддержания распространенного образа жизни “life-style”). Также и для эмбрионов данный метод не является оптимальным.
Витрификация (“ультрабыстрое замораживание”)
В течение последних примерно десяти лет в медицине все чаще применяется витрификация. Она представляет собой ультрабыстрый метод замораживания.
Витрификация – это способ, при котором посредством добавления определенных растворов из клеток удаляют внутриклеточную воду. Таким образом предотвращается образование кристаллов льда, повреждающих клетку. Можно практически не бояться механических повреждений компонентов клетки.
Однако, в связи с относительно высокой концентрацией криопротекторов (антифризов) принципиально имеется риск цитотоксического воздействия.
Большим преимуществом метода является высокая выживаемость при оттаивании, составляющая до 98%, и то обстоятельство, что наряду с оплодотворенными яйцеклетками витрификация позволяет также практически без риска криоконсервировать неоплодотворенные яйцеклетки и эмбрионы.
Огромное преимущество витрификации также заключается и в том, что она позволяет консервировать неоплодотворенные яйцеклетки для создания репродуктивного резерва в случае угрожающей репродуктивной способности химио- или лучевой терапии (Репродуктивный резерв). Таким образом могут обрабатываться также и яйцеклетки женщин (от 25 до 35 лет), которые хотят с целью увеличения шансов забеременеть в более поздний период жизни (40-45(?) сформировать репродуктивный резерв (так называемое социальное криоконсервирование).
Заморозка эмбрионов применяется, в частности, в странах, где разрешена селекция эмбрионов, когда на пятый день культуры на стадии бластоцисты имеется больше эмбрионов, чем нужно для переноса в матку.
Недостатком метода для практикующей его лаборатории является то, что возможна витрификация только отдельных клеток (а не группы яйцеклеток). Кроме того, применение данного метода требует более длительного накопления опыта и значительно более тонкого чутья, чем при медленном замораживании.
Крио-цикл
При так называемом крио-цикле в зависимости от возможных «гинекологических обстоятельств» в полость матки в естественном цикле или при гормональной стимуляции переносят эмбрион, который хранился замороженным на стадии яйцеклетки, оплодотворенной яйцеклетки или уже эмбриона. Затраты очень незначительны, т.к. пациентке в большинстве случаев нужно только один раз, примерно на 12-й день цикла пройти ультразвуковое исследование, чтобы установить оптимальный для переноса день. Если это оказывается необходимым, возможно проведение стимуляции кломифеном в таблетках (возможный недостаток: плоская слизистая матки) или инъекционной стимуляции. При этом речь идет не о росте яйцеклеток в результате стимуляции, а об образовании гормонов фолликулами.
Другую возможность создания крио-цикла представляет собой так называемый «искусственный цикл» или цикл ГЗТ (ГЗТ – гормональная заместительная терапия). При этом женщина вначале принимает исключительно эстрогены (перорально, вагинально или чрескожно), что вызывает рост слизистой матки. При наступлении оптимального момента времени дополнительно вводится прогестерон (гормон желтого тела (перорально или вагинально)). Преимущество такого подхода заключается в очень незначительной стоимости и отсутствии зависимости от состояния яичников. Недостаток заключается в том, что поскольку при этом ни фолликулы, ни желтое тело, соответственно, не берут на себя выработку гормонов, необходимо продолжать прием эстрогена и прогестерона примерно до 10-й недели беременности.
В зависимости от способа криоконсервирования и вида замороженной клетки может быть достигнута частота наступления беременности, соответствующая частоте при «свежем” цикле. Имеются современные научные наблюдения, которые демонстрируют, что шансы забеременеть при крио-цикле могут быть даже несколько выше, чем при свежем цикле. Это, однако, не относится к по-прежнему в основном проводимому slow freezing, а только к витрификации.
Искусственное оплодотворение спермой донора (ИОСД)
Осеменение донорскими сперматозоидами, так называемое доногенное осеменение (ДО), а также искусственное оплодотворение спермой донора (ИОСД)
При доногенном (гетерологическом) осеменении используются донорские сперматозоиды. Самой частой причиной использования данного метода является отсутствие сперматозоидов в эякуляте мужчины. К пр images/sampledata/ECO_zabor_jajzekletki.jpgочим причинам относятся отрицательные результаты при принятии предшествующих мер или при отказе от их принятия.
В самом простом случае, когда значительные причины женского бесплодия отсутствуют, после определения или назначения момента овуляции можно провести перенос донорских сперматозоидов (осеменение) в полость матки. Также на данном этапе может быть необходима дополнительная гормональная терапия.
Условия проведения осеменения
Благодаря тесному сотрудничеству с “Берлинским Банком спермы ГмбХ” можно подобрать оптимального донора для пары. Благодаря имеющемуся списку различных признаков каждого донора можно по желанию выбрать себе такого, который бы по физическим признакам (цвет глаз, волос, вес тела, рост, группа крови, телосложение, форма головы, линия роста волос и мн.др.) внешне был как можно более похож на мужа. Тем самым можно достичь того, чтобы появившийся в результате данной терапии ребенок внешне был похож на обоих так называемых социальных родителей.
При наличии договора на проведение ЭКО с нотариально заверенными подписями можно приступать к проведению соответствующих процедур.
Культивирование бластоцист
И после ЭКО, и после ЭКО/ИКСИ, и в так называемом “крио-цикле” культивировать эмбрионы можно в течение двух-трех, а также и вплоть до пяти дней. Это возможно и в Германии, где действует строгий закон о защите эмбрионов: данная процедура проводится в некоторых центрах с большим успехом. Однако, в Германии проблематично то, что клетки должны быть отобраны для переноса уже в первый день культивирования, это как правило 2-3 эмбриона за цикл, см. регистр ЭКО ( www.deutsches-ivf-register.de ). При этом, однако, даже не каждый “эмбрион высшего качества” достигает данной стадии, поскольку условия в инкубаторе не так оптимальны, как в матке. Нужно исходить из того, что только 25-50% “эмбрионов второго дня культивирования” становятся бластоцистой.
Основное преимущество пятидневного культивирования может быть полезным только в случае селекции из всех эмбрионов (т.е. больше чем из двух-трех). Поэтому в Германии, не считая исключений, культивация бластоцист не имеет большого смысла, поскольку при этом потенциальная беременность может даже не возникнуть.
В условиях немецкого закона о защите эмбрионов для увеличения частоты наступления беременности предпочтительно проводить перенос эмбрионов уже на 2-й или 3-й день.
Серия снимков эмбриона, который на 5-м снимке выходит из оболочки (англ. hatch)

Резерв фертильности
Под овариальным резервом понимают сохранение/консервирование половых клеток или тканей для того, чтобы иметь возможность позже использовать их для беременности. Для этого могут быть медицинские показания, или это может быть связано с образом жизни.
Это стало возможным благодаря современнейшему методу консервирования замораживанием.
Репродуктивный резерв – социальное криоконсервирование.
Создание репродуктивного резерва как мера, связанная с образом жизни
На момент рождения у ребенка женского пола в яичниках имеется примерно 2 миллиона яйцеклеток. К пубертатному периоду их число резко сокращается до 400 000. В следующей фертильной фазе женщина теряет ежемесячно примерно 1000 яйцеклеток. Одновременно с уменьшением оставшегося числа яйцеклеток снижается их качество. Если у 30-летней женщины каждая вторая – третья яйцеклетка в порядке с точки зрения хромосом, то у 40-летней женщины этот показатель сокращается уже до каждой пятой-шестой яйцеклетки.
У женщины в 40 лет спонтанная беременность еще возможна в 10% случаев. Рождение ребенка женщиной, переступившей рубеж 45 лет, является редкостью.
Благодаря современным технологиям замораживания сегодня можно законсервировать яйцеклетку для того, чтобы сдвинуть желательную беременность на более поздний период жизни. Предпосылкой для этого является то, что этот овариальный резерв приходится на тот период, когда качество яйцеклеток позволяет иметь приемлемое количество беременностей.
Поэтому лучший период для этого – когда возраст женщины около тридцати лет (чуть больше или чуть меньше). На практике, однако, многие женщины начинают серьезно заниматься темой желанного ребенка только в возрасте около 35 лет.
О Методах
Конечно, принципиально возможно взять и законсервировать одну яйцеклетку, выросшую в натуральном цикле. Этого, однако, не рекомендуется делать по следующим причинам:
- Нет гарантии того, что каждая клетка выдержит замораживание и оттаивание
- Нет гарантии того, что ее можно будет оплодотворить
- Нет гарантии того, что развивающийся эмбрион также приживется и при этом не произойдет выкидыша.
Учитывая, что у 30-летней женщины только 30% эмбрионов развиваются в способный к дальнейшему развитию зародыш (бластоцисту), становится ясно, что необходимо получить и заморозить большее количество яйцеклеток. При пересадке бластоцисты 30-летней женщины можно рассчитывать на беременность в 35% случаев. В случае пересадки двух бластоцист ожидается 50% беременностей. При трехкратной пересадке каждый раз по две бластоцисты вероятность наступления беременности составляет 90%!
Следует, однако, подумать и о том, что при пересадке двух эмбрионов возникает относительно высокий риск появления близнецов, так что мы однозначно предпочитаем ПОЭ (Перенос Одного Эмбриона). Мы рекомендуем, получив 30 яйцеклеток, заморозить их.
Для этого в первой половине цикла проводится гормональная стимуляция, которая в зависимости от вида и дозы на цикл позволяет получить от 5 до 15 (20?) яйцеклеток. Поскольку типичная для ЭКО стимуляция в больших дозах связана с рисками, которые, в частности, при желаемом результате овариального резерва не являются оптимальным решением, мы рекомендуем проводить стимуляцию в низких дозах, т.е. ЭКО c минимальной стимуляцией.
Для получения 30 яйцеклеток Вам следует запланировать 4-6 курсов лечения.
Расходы при этом составляют 1200,00 евро включая расходы за длительное хранение в размере примерно 300,00 евро в год.
Если сравнить их с расходами на ЭКО, которые могут возникнуть, когда в 40 лет становится очевидно, что собственные яйцеклетки уже не функционируют надлежащим образом, становится понятно, что данные затраты являются хорошей инвестицией.
Традиционное ЭКО вместе с лекарственными препаратами стоит примерно 4000,00 – 5000,00 евро и дает шансы на успех в течение цикла (в 42/43 года) в 15% случаев.
О Рисках
Стимуляция кломифеном и низкими дозами гонадотропинов связана с незначительными рисками. Следует ожидать ощущения тяжести, гиперстимуляция случается редко, но если бывает, то длится совсем недолго (несколько дней).
Овариальный резерв или защита фертильности по медицинским показаниям
На момент рождения у ребенка женского пола в яичниках имеется примерно 2 миллиона яйцеклеток. К пубертатному периоду их число резко сокращается до 400 000. В следующей фертильной фазе женщина теряет ежемесячно примерно 1000 яйцеклеток. Одновременно с уменьшением оставшегося числа яйцеклеток снижается их качество. Если у 30-летней женщины каждая вторая – третья яйцеклетка в порядке с точки зрения хромосом, то у 40-летней женщины этот показатель сокращается уже до каждой пятой-шестой яйцеклетки.
У женщины в 40 лет спонтанная беременность еще возможна в 10% случаев. Рождение ребенка женщиной, переступившей рубеж 45 лет, является редкостью.
К сожалению, можно заболеть в тот момент, когда рождение желанного ребенка еще не планируется, но при этом жизненно необходимо пройти терапию, очень негативно отражающуюся на репродуктивной способности. Сюда относятся раковые заболевания и эндометриоз. Иногда между постановкой диагноза и началом лечения остается не так много времени (химиотерапия, облучение или операция).
Затем необходимо как можно скорее решить, нужно ли консервировать яйцеклетки замораживанием. Благодаря современным технологиям замораживания на сегодняшний яйцеклетки день можно законсервировать, чтобы затем после проведенной терапии и выдерживания необходимого срока забеременеть.
Эндометриоз
Эндометриоз представляет собой заболевание, при котором репродуктивная способность ограничена часто и различными способами:
- При наличии механического препятствия для прохождения семени и яйцеклетки.
- Воспалительные вещества в окружении очага эндометриоза влияют на качество и способность эндометрия принимать эмбрионы.
- При оперативном удалении очагов эндометриоза всегда теряется также здоровая ткань.
Механически обусловленные нарушения репродуктивной функции, связанные с эндометриозом, лечат с помощью ЭКО.
Но потерю ткани яичника восстановить нельзя. Чем раньше начинается заболевание, чем дольше оно длится и чем радикальнее требуемое лечение, тем менее вероятна для женщины возможность забеременеть естественным путем.
Часто болезнь диагностируют тогда, когда рождение ребенка еще не планируется.
Онкологическое заболевание
Если женщина заболевает раком до или во время репродуктивной фазы жизни, ее способность родить ребенка находится под угрозой из-за проводимых химио- и/ или радиотерапии.
Сохранение фертильности и репродуктивный резерв
С помощью соответствующего лечения можно попытаться вернуть женщине способность родить ребенка после того, как заболевание будет преодолено.
В зависимости от возраста женщины, времени до начала лечения, имеющегося партнера и других факторов, может проводиться разное лечение.
Иногда достаточно предоставить яичникам функциональный покой, чтобы они были не так сильно затронуты химиотерапией. Имеются оперативные методы, позволяющие хранить яичники внутри тела для лучшей защиты перед проведением лучевой терапии.
Либо отбирают ткань яичника в надежде, что позднее из нее могут созреть яйцеклетки, или что эта ткань после успешной пересадки снова восстановит свою функцию.
Самым простым способом сохранения фертильности является консервирование яйцеклеток замораживанием. Использование широко распространенного в Германии метода медленного охлаждения обеспечивает успешную консервацию только (предварительно-) оплодотворенных яйцеклеток. Это значит, что данный вид овариального резерва целесообразен только в том случае, когда у женщины есть постоянный партнер, с которым она в перспективе хотела бы родить ребенка.
Только витрификация позволяет консервировать неоплодотворенные яйцеклетки с очень хорошей выживаемостью. Благодаря этому методу женщины, у которых еще нет постоянного партнера, или которые еще не уверены, хотят ли они иметь ребенка с настоящим партнером, могут на годы законсервировать неоплодотворенные яйцеклетки.
Примерный план лечебно-диагностических мероприятий и стоимость процедур ЭКО и ИКСИ Вы можете посмотреть здесь
Нам доверяют организацию своего обследования и лечения в зарубежных клиниках топ-менеджеры крупных государственных и коммерческих организаций. Мы особенно гордимся постоянным сотрудничеством со следующими организациями:





